La retina es un tejido sensible a la luz situado en la superficie interior del ojo. La luz que incide en la retina desencadena una serie de fenómenos químicos y eléctricos que finalmente se traducen en impulsos nerviosos que son enviados hacia el cerebro por el nervio óptico.
Retina y mácula
¡Infórmate sin compromiso!
Retina y mácula
Patologías relacionadas
Agujero macular. Tracción vítreo-macular.
El vítreo no está pegado al igual en toda la superficie de la retina, en algunos lugares, está más enganchado, como por ejemplo, el centro de la mácula. Si se desprende de otros lugares (y cae), pero no de la mácula, este vítreo estará estirando esta retina, en la zona de la mácula.
El tejido que está traccionando el vítreo, en este caso, es la membrana limitante interna, la capa más interna de la retina, que al irse retirando, deja espacio entre ésta y la retina, que se va llenando de líquido.
El peligro radica en que se puede llegar a romper la retina. Y la consecuencia más temible, que es la ruptura y pérdida de la fóvea central: el agujero macular que ocasiona pérdida irreversible de visión.
Retinopatía del prematuro (R.O.P.)
La retinopatía de la prematuridad es una enfermedad vasoproliferativa que afecta a los recién nacidos prematuros y que se produce en el momento del desarrollo y maduración vascular. Es la causa más frecuente de ceguera infantil en países desarrollados. Los trabajos de investigación clínica llevados en estas últimas décadas ha desarrollado el conocimiento de su patogenia, lo que ha permitido el diseño de nuevas estrategias terapéuticas.
Diagnóstico
Cuida la salud de tu bebé con este Examen Visual mediante tecnología RetCam.

Retinopatía diabética
La retinopatía diabética es una complicación de la diabetes que ocurre cuando la diabetes ha afectado los vasos sanguíneos de la retina. Cuando las paredes de estos vasos se alteran, se producen fugas de líquido, formación de otros vasos anormales (neovasos) y crecimiento de tejido fibroso. Cuando esto sucede, la retina no realiza bien su función, y la visión se deteriora.
Diagnóstico
Si se comprueba la presencia de retinopatía diabética, puede ser necesario realizar otros exámenes complementarios
Desprendimiento de retina
Desde la parte más interna hasta los receptores de luz, los diferentes componentes retinianos están fuertemente unidos entre sí, es extremadamente difícil separarlos, pero el punto débil está a continuación, entre los receptores y el epitelio pigmentario (EPR). Aquí es donde se origina el desprendimiento de retina.
Degeneración macular
La degeneración macular es una lesión de la mácula. La mácula es una pequeña zona de la retina, situada en la parte posterior del ojo, que le permite ver detalles finos con claridad y realizar actividades tales como leer o conducir un vehículo.
Cuando la mácula no funciona correctamente, su visión central puede verse afectada por la formación de imágenes borrosas, con áreas oscuras o deformadas. La degeneración macular afecta su capacidad de ver objetos cercanos y lejanos; puede hacer que algunas actividades (como enhebrar una aguja o leer) sean difíciles o imposibles.
Si bien la degeneración macular reduce la visión de la parte central de la retina, no afecta la visión lateral o periférica del ojo. Por ejemplo, usted puede ver el contorno del reloj, pero no puede precisar qué hora es.
La degeneración macular por sí misma, no conduce a la ceguera total. Aún en los casos más avanzados, las personas continúan teniendo alguna visión útil y frecuentemente pueden cuidar de sí mismas.
Retinopatía hipertensiva
La retinopatía hipertensiva es el conjunto de alteraciones que tienen lugar en la retina causadas por la hipertensión arterial. Estos cambios pueden observarse en el examen del fondo de ojo que se realiza mediante el oftalmoscopio.
La retina se ve alterada por lesiones que son consecuencia de la hipertensión, aunque otros factores, como la arteriosclerosis o la edad avanzada, influyen en el desarrollo de la retinopatía hipertensiva.
El examen del fondo de ojo en los pacientes hipertensivos es fundamental, ya que los cambios que se aprecian en la retina permiten estimar la gravedad de los cambios producidos en otros órganos a consecuencia de la hipertensión y establecer de este modo un pronóstico de la enfermedad. Aún así, la ausencia de signos de hipertensión arterial en el examen de fondo de ojo no descarta la existencia de hipertensión arterial ni de alteraciones en la circulación en otras partes del organismo.
Diagnóstico
Pruebas diagnósticas del desprendimiento de retina
Membrana Epi-retiniana Macular (MEM)
¿Qué es?
La membrana Epi-retiniana Macular (MEM) es el crecimiento de un tejido en la superficie de la retina, en el área macular, que se puede contraer produciendo disminución de la visión y deformación de las imágenes.
Se produce porque se depositan sobre la mácula unas células que normalmente provienen de la retina, pero que pueden venir de las capas que se sitúan bajo la retina como el epitelio pigmentario (EPR). Estas células secretan colágeno y forman una malla, y luego tienen la capacidad de traccionar del colágeno. Como este tejido está adherido a la retina, al contraerse también contrae la retina y la deforma.
Síntomas de la MEM
No hay prevención, por lo que la detección precoz es clave. Estos son los síntomas:
- Disminución de la visión
- Visión borrosa
- Deformación de las imágenes (Metamorfopsia: líneas torcidas, números o letras pueden saltar de línea). Rejilla de Amsler
- Más frecuentes a partir de los 50 años, en miopes, diabéticos, con desprendimiento de retina previo, con desprendimiento de vítreo previo, con diagnóstico de uveítis.
Hemorragia vítrea
¿Qué es?
Es la presencia de sangre en la retina, que hace que el vítreo pierda su transparencia, y la luz no pueda atravesarlo. Los síntomas son la disminución de la agudeza visual y miodesopsias («moscas voladoras»).
El tratamiento de la hemorragia vítrea dependerá de la causa.
Causas
- Traumatismo
- Retinopatía diabética (neovasos)
- Desprendimiento retina regmatógeno
- Desprendimiento del vítreo
- Obstrucción de la vena central de la retina
Uveítis
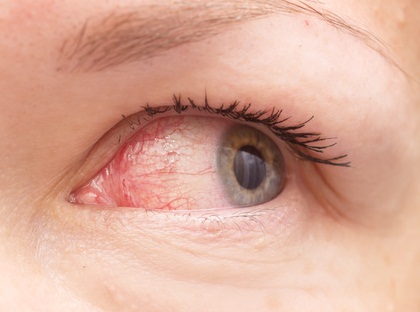
¿Qué es?
La uveítis es una inflamación de la úvea, una de les capas internas del ojo, formada por el iris, el cuerpo ciliar y la coroides.
Afecta a un 0’1% de la población mundial, y actualmente es una de las principales causas de ceguera del mundo.
Se clasifica según la parte de la úvea que se afecta: uveítis anterior (afecta a iris y cuerpo ciliar), intermedia (parte posterior del cuerpo ciliar, retina periférica y vítreo) y uveítis posterior (afecta a la retina y coroides).
Se denomina panuveítis cuando existe afectación uveal generalizada.
¿Qué causa la uveitis?
Las causas pueden ser infecciosas (siendo la toxoplasmosis la más frecuente), inmunológicas (que pueden estar relacionadas con enfermedades sistémicas como la artritis o la sarcoidosis) o traumáticas.
Aproximadamente un 30% de los casos se consideran idiopáticas ya que no encontramos la causa.
¿Cuáles son los síntomas de la uveitis?
La uveítis es más frecuente en pacientes de 20 a 50 años.
Los síntomas pueden aparecer en un ojo o en ambos y de forma repentina o gradual. Pueden ser agudas, crónicas y/o recurrentes. Son frecuentes las recaídas, pudiendo desencadenar ceguera en algunos casos.
En las formas crónicas la inflamación intraocular puede causar glaucoma, catarata, hemorragia intraocular, opacidad vítrea y desprendimiento de retina.
En las uveítis anteriores e intermedias el paciente presenta fotofobia, enrojecimiento, dolor ocular y visión borrosa. Las posteriores suelen causar disminución de agudeza visual.
¿Cómo se trata la uveitis?
El tratamiento por excelencia de las uveítis son los corticoides que se pueden prescribir por vía tópica (colirios), intraocular (inyecciones dentro o alrededor del ojo) o vía sistémica.
A veces es necesario el uso de inmunomoduladores, especialmente en las crónicas.
En las uveítis infecciosas será necesario el tratamiento antibiótico.
Ocasionalmente se puede requerir una intervención quirúrgica, tanto diagnóstica como terapéutica en los casos de uveítis crónicas complicadas.
¿Se puede prevenir?
En cuanto a la prevención, lo más importante es identificar y tratar la causa subyacente, ya que muchas uveítis se relacionan con enfermedades sistémicas.
Retinosis Pigmentaria
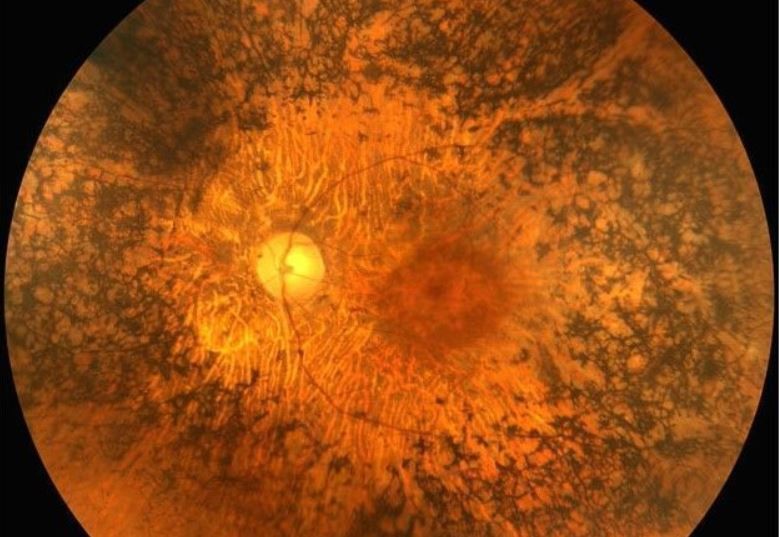
La retinosis pigmentaria comprende un grupo heterogéneo de enfermedades que se caracterizan por la progresiva degeneración de la retina debida a alteraciones en los fotoreceptores y en el epitelio pigmentario de la retina. Los síntomas más frecuentes de la retinosis pigmentaria son la ceguera nocturna y restricción concéntrica del campo visual, que es percibida como visión en túnel. El daño en los conos y los bastones determina la gravedad de los síntomas. En la oftalmoscopia, los hallazgos clásicos incluyen los depósitos tipo espículas óseas en la periferia retiniana, palidez del disco óptico y estrechamiento de los vasos retinianos.
¿Qué prevalencia tiene la retinosis pigmentaria?
La prevalencia de la retinosis pigmentaria es variable en función del grupo étnico estudiado, pudiendo afectar a 1 de cada 3500-5000 personas. En base a la presentación clínica, existen dos grupos: la retinosis pigmentaria típica o distrofia bastón-cono (80-90%), en la que los fotoreceptores afectados de forma primaria son los bastones, y la retinosis pigmentosa atípica o distrofia cono-bastón (10-20%), en la cual los conos sufren el daño primario.
En la mayoría de las personas afectas (85% de los casos), las distrofias retinianas hereditarias son trastornos aislados y son referidas como retinosis pigmentaria no sindrómica. Sin embargo, en el 15% restante de los casos, la retinosis pigmentaria es una manifestación de un síndrome específico (síndrome de Usher, síndrome de Bardet-Biedl, síndrome de Laurence-Moon, síndrome de Alstrom, síndrome de Kearns Sayre, síndrome de Cockayane, enfermedad de Refsum, ataxia de Friedrick, mucopolisacaridosis, etc.).
La base genética de la retinosis pigmentaria es compleja. La herencia puede ser autosómica dominante (20-25%), autosómica recesiva (15-20%) o ligada al cromosoma X (10-15%). Algunas formas de retinosis pigmentaria pueden ser esporádicas (30%). Un grupo pequeño de retinosis pigmentaria pertenece a formas mitocondriales y digénicas.
¿Cómo se diagnostica la retinosis pigmentaria?
En cuanto a los exámenes oftalmológicos para diagnosticar y monitorizar la retinosis pigmentaria, el campo visual es la prueba más usada para determinar la función central y periférica. No obstante, la campimetría convencional no es suficiente para detectar alteraciones en la función macular; para ello la microperimetría es el test más apropiado. Otro examen de gran importancia es la electroretinografía (ERG). La ERG mide el potencial eléctrico de la retina tras estimulación con luz. La ERG multifocal es una técnica novedosa y más selectiva en localizar áreas limitadas de disfunción retiniana. La tomografía de coherencia óptica (OCT) es otra técnica de importancia notable, que permite la evaluación morfológica de las capas internas y externas de la retina. Durante la progresión de la retinosis pigmentaria, la integridad de los fotoreceptores se afecta y pueden desarrollarse complicaciones como el edema macular.
La autofluorescencia retiniana es otra técnica de imagen no invasiva que permite evaluar tanto el área macular como la retina periférica. Cuando existe daño en el epitelio pigmentario de la retina, se pueden observar zonas de hiperautofluorescencia por la liberación de lipofuscina.
Investigación para el tratamiento de la retinosis pigmentaria
La genética molecular de la retinosis pigmentaria es difícil y compleja. En la actualidad, todavía no existe un tratamiento efectivo.
La investigación llevada a cabo en los últimos años ha permitido el descubrimiento de varias mutaciones en genes causantes de retinografia pigmentaria. Se ha observado que diferentes mutaciones en el mismo gen pueden llevar al desarrollo de varios fenotipos, y la misma mutación en un solo gen puede provocar varias enfermedades. Por todo ello, aunque se ha progresado mucho gracias al esfuerzo de muchos científicos en el descubrimiento de la patogénesis y las bases genéticas de la retinosis pigmentaria, aún queda mucho camino por hacer y por ello es clave el papel de la sociedad en dar visibilidad pública para recabar fondos que impulsen la investigación desde el ámbito académico, con el fin de contribuir a una mejor comprensión de su patogénesis, prevención y diagnóstico de este complejo grupo de enfermedades que provocan discapacidad visual en tantas personas. Sin duda, la investigación biomédica utilizando las últimas técnicas de diagnóstico genético y molecular permitirá en unos años llegar al objetivo de encontrar nuevos tratamientos e instaurar medicina personalizada para estas distrofias retinianas que a día de hoy siguen siendo incurables. Actualmente se está investigando en el tratamiento mediante células madre.
Moscas volantes y centelleos

¿Qué son?
Las moscas volantes, o miodeopsias, son diminutos trocitos de sustancia gelatinosa, células de humor vítreo que se desprenden y flotan en el mismo. Estos trocitos dan lugar a sombras que proyectan en la retina y, por tanto, el ojo percibe.
¿Por qué se producen?
Generalmente por hebras formadas al encogerse o espesarse el humor vítreo, debido a una degeneración de las proteínas que lo componen o, específicamente, por su desprendimiento. Éste ocurre en casos de:
- Forma espontánea
- Miopía
- Operación de cataratas
- Tratamiento con láser Yag
- Inflamación
En principio es molesto pero no grave. Sin embargo, es necesario realizar un seguimiento dado que, en ocasiones, el desprendimiento del vítreo origina un desprendimiento en la retina, cosa que sí puede comprometer la visión rápidamente. La visión de centelleos de luz, o fotopsias, sería el signo de alarma principal y que requiere de visita oftalmológica urgente.
¿Cuáles son los síntomas?
Visión de puntitos, líneas, nubes o telarañas que se mueven en el campo visual.
Diagnóstico
Se realizará mediante una exploración microscópica con la pupila dilatada.
¿Cómo se tratan las moscas volantes?
En principio no es necesario el tratamiento, mientras el desprendimiento del vítreo no afecte a la retina, caso en el cual el oftalmólogo valoraría la posibilidad de realizar una vitrectomía con carácter de urgencia.
Pide cita
La primera visita sin compromiso.
Pregunta al médico todo lo que necesitas saber y decide.
































